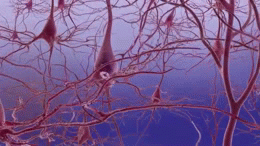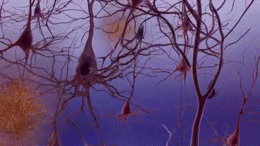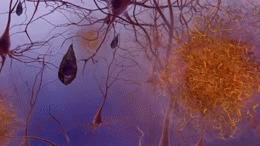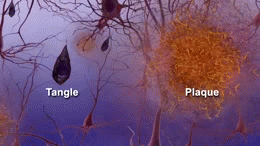
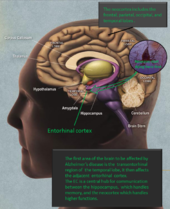
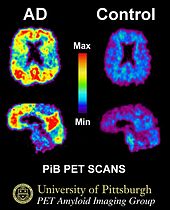
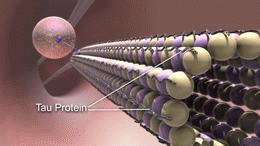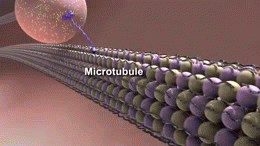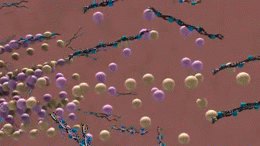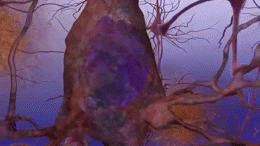
Due delle caratteristiche principali che si trovano nel cervello delle persone affette da Alzheimer sono i grovigli neurobrillari ("grovigli" in breve), che sono costituiti da una proteina chiamata tau, e le placche senili (che sono fatte per lo più da un'altra proteina chiamata beta-amiloide, sono anche a volte chiamati fasci di beta-amiloide o "fasci" in breve). Le proteine tau che formano i grovigli precedentemente tenuti insieme una struttura all'interno dei neuroni chiamata microtubule che è una parte importante del neurone; fa parte del citoscheletro (scheletro cellulare) che è ciò che mantiene la forma di una cellula, e microtubuli gioca un ruolo nella comunicazione cellulare.
Sia i grovigli che le placche possono essere causati da altre malattie, come il virus dell'Herpes simplex di tipo 1, che è in fase di studio come possibile causa o contributo allo sviluppo dell'Alzheimer. Non si sa con certezza se i grovigli e le placche fanno parte di ciò che causa l'Alzheimer o se sono i risultati.
Microtubi 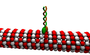
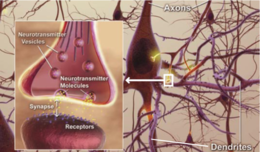
I microtubuli sono costituiti da una proteina chiamata tubulina. La tubulina è polimerizzata, che è quando le molecole formano le stesse forme più e più volte che sono collegati tra loro in gruppi, e questi gruppi sono collegati tra loro. Possono formare lunghe catene o altre forme; in questo caso la tubulina polimerizzata forma microtubuli. I microtubuli sono tubi rigidi come cannucce microscopiche che sono vuote all'interno. I microtubuli aiutano a mantenere la forma del neurone, e sono inoltrati nei segnali di passaggio attraverso il neurone.
Tau 
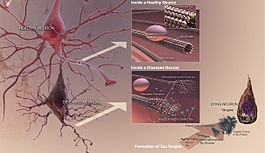
Il Tau è una proteina che si trova soprattutto nei neuroni del sistema nervoso centrale. Essi aiutano a tenere insieme i microtubuli all'interno dei neuroni. e quando i cambiamenti accadono nel modo in cui le proteine tau sono supposti per lavorare i microtubuli si rompono. Le proteine tau che non tengono più insieme i microtubuli formano dei filamenti chiamati fibrille, che poi si raggruppano all'interno del neurone per formare quelli che vengono chiamati grovigli neurofibrillari. Questi grumi, noti anche come "grovigli tau", sono tutto ciò che rimane dopo la morte di un neurone.
| Braak Staging di cambiamenti neurofibrillari legati alla malattia di Alzheimer.
Questo è attualmente utilizzato solo per scopi di ricerca |
| Fase | I grovigli neurofibrillari si aggrovigliano: | Sintomi |
| I/IITransentorhinal
stage | Regione transentorinale e regione entorinale | Nessun sintomo |
| III/IVLimbic
stage | Formazione ippocampale e parti del sistema limbico e dell'amigdala | Inizio del morbo di
AlzheimerDanni cognitivi
: problemi di memoria, cognizione spaziale |
| V/VIIsocortical
stage | In tutta la corteccia cerebrale | Demenza: malattia di Alzheimer completamente sviluppata |
Beta-amiloide 
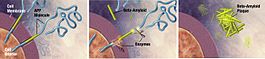
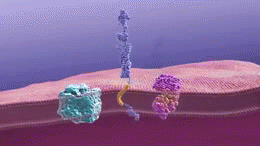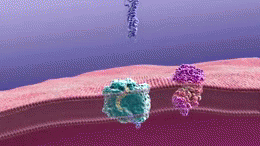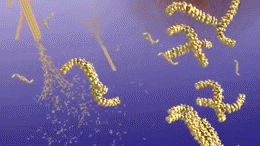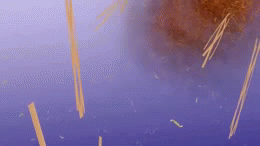
Le placche beta-amiloidi (Aβ) (chiamate anche 'amiloidi beta') iniziano con una proteina chiamata proteina precursore dell'amiloide (APP). APP è una delle proteine che compongono la membrana di una cellula o il rivestimento esterno, che protegge la cellula. In questo caso un neurone.. Come è fatto all'interno della cellula, APP sporge attraverso la membrana della cellula.
In diverse parti della cellula, compresa la parte più esterna della membrana cellulare, le sostanze chimiche chiamate enzimi tagliano l'APP in piccoli pezzi. Questi enzimi che fanno il taglio sono alfa-secretasi, beta-secretasi e gamma-secretasi. A seconda di quale enzima sta facendo il taglio e quali parti dell'APP sono tagliate, possono accadere due cose diverse. Una che è utile e una che causa la formazione di placche di beta-amiloide.
Le placche si formano quando la beta-secretasi taglia la molecola APP ad un'estremità del peptide beta-amiloide, rilasciando sAPPβ dalla cellula. La gamma-secretasi taglia poi i pezzi di APP che rimangono e, ancora sporgenti dalla membrana del neurone, all'altra estremità del peptide beta-amiloide. Dopo questo taglio il peptide beta-amiloide viene rilasciato nello spazio al di fuori del neurone e comincia ad attaccarsi ad altri peptidi beta-amiloidi. Questi pezzi si attaccano insieme per formare oligomeri. Diversi oligomeri di varie dimensioni sono ora galleggianti negli spazi tra i neuroni, che possono essere responsabili della reazione con i recettori sulle cellule vicine e le sinapsi, influenzando la loro capacità di funzionare.
Alcuni di questi oligomeri vengono eliminati dal cervello. Quelli che non vengono eliminati si raggruppano con altri pezzi di beta-amiloide. Man mano che più pezzi si raggruppano, gli oligomeri diventano più grandi e le dimensioni successive si chiamano protofibrille e le dimensioni successive si chiamano fibrille. Dopo un po', queste fibrille si raggruppano insieme ad altre molecole proteiche, neuroni e cellule non nervose che galleggiano nello spazio tra le cellule e formano quelle che vengono chiamate placche.
Angiopatia amiloide cerebrale (CAA)
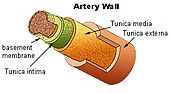
Depositi di beta-amiloide si formano anche nelle pareti (nella tunica media, lo strato intermedio, e tunica avventizia o tunica externa, lo strato esterno) di piccole e medie arterie (e talvolta vene) nella corteccia cerebrale e i leptomeningei (i leptomeningei sono i due strati interni - pia mater e aracnoide - delle meningi, una membrana protettiva a 3 strati che copre il cervello).
La CAA si trova nel 30% delle persone di età superiore ai 60 anni che non hanno alcuna demenza, ma si trova nel 90%-96% delle persone con malattia di Alzheimer ed è grave in un terzo a due terzi di questi casi.


-MRI.png)