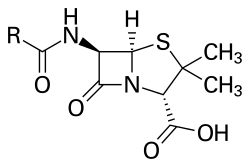
Un antibiotico (o antibatterico) è un composto chimico che uccide i batteri o ne rallenta la crescita. Vengono usati come medicina per trattare e curare le malattie causate dai batteri. Il primo antibiotico scoperto fu la penicillina, un antibiotico naturale prodotto da un fungo. La produzione di antibiotici iniziò nel 1939, e al giorno d'oggi molti vengono prodotti per sintesi chimica o sono semi-sintetici. È importante ricordare che gli antibiotici non possono essere usati per trattare i virus (come il raffreddore o l'influenza).
Cosa sono e perché sono importanti
Gli antibiotici sono farmaci progettati per eliminare o inibire microrganismi di tipo batterico. Grazie a essi molte infezioni che in passato erano spesso fatali sono oggi curabili: polmoniti batteriche, sepsi, infezioni della pelle, alcune forme di meningite e molte altre. Tuttavia il loro uso richiede attenzione, perché l'uso scorretto può ridurre la loro efficacia nel tempo.
Come funzionano
Dal punto di vista farmacologico gli antibiotici agiscono su processi cellulari che differiscono tra batteri e cellule umane, permettendo di danneggiare i batteri senza intaccare (o limitando) le cellule dell'ospite. Le modalità principali sono:
- Inibizione della sintesi della parete cellulare (es. penicilline, cefalosporine): indeboliscono la parete batterica, causando la lisi della cellula.
- Inibizione della sintesi proteica (es. tetracicline, macrolidi, aminoglicosidi): bloccano i ribosomi batterici, impedendo la produzione delle proteine essenziali.
- Interferenza con la sintesi degli acidi nucleici (es. fluorochinoloni, rifampicina): ostacolano la replicazione del DNA o la trascrizione dell'RNA batterico.
- Antimetaboliti (es. sulfonamidi, trimetoprim): bloccano vie metaboliche fondamentali come la sintesi dell'acido folico nei batteri.
In termini clinici si parla di antibiotici battericidi quando uccidono i batteri e di antibiotici batteriostatici quando ne fermano la crescita, lasciando che il sistema immunitario li elimini.
Classi principali
Le principali classi di antibiotici includono penicilline, cefalosporine, carbapenemi, macrolidi, tetracicline, aminoglicosidi, fluorochinoloni, sulfonamidi e glicopeptidi (es. vancomicina). Ogni classe ha uno spettro d'azione diverso (batteri Gram-positivi, Gram-negativi, anaerobi) e caratteristiche farmacocinetiche proprie.
Breve storia
La scoperta della penicillina da parte di Alexander Fleming nel 1928 segnò l'inizio dell'era antibiotica, ma la sua produzione su larga scala e l'uso diffuso avvennero solo negli anni '40 grazie a ricercatori come Howard Florey e Ernst Chain. Da allora si sono scoperte e sviluppate numerose molecole, passando da antibiotici naturali prodotti da microrganismi a composti semi-sintetici e completamente sintetici.
Produzione: naturale, semi-sintetica e sintetica
Molti antibiotici sono stati originariamente isolati da funghi o batteri produttori (antibiotici naturali). Successivamente le molecole sono state modificate per migliorarne efficacia, tollerabilità o spettro d'azione (semi-sintetici). Altre classi sono oggi ottenute mediante sintesi chimica completa o biotecnologie.
Limiti e rischi
- Non efficaci contro i virus: uso per infezioni virali è inutile e dannoso perché favorisce la selezione di ceppi resistenti.
- Resistenza antibiotica: l'uso eccessivo o scorretto ha favorito la comparsa di batteri resistenti, che rendono molte infezioni più difficili da trattare.
- Alterazione della flora batterica: gli antibiotici possono disturbare il microbiota intestinale, favorendo diarrea, candidosi o infezioni da Clostridioides difficile.
- Reazioni avverse: allergie (anche gravi), tossicità a organi (fegato, reni, udito), interazioni farmacologiche.
Resistenza agli antibiotici
La resistenza si sviluppa quando batteri acquisiscono mutazioni o geni che neutralizzano l'antibiotico, ne impediscono l'ingresso o aumentano l'efflusso dal batterio. La diffusione di plasmidi e altri elementi genetici mobili accelera questo fenomeno. Per contrastarla sono fondamentali la sorveglianza, lo sviluppo di nuovi farmaci e pratiche di antibiotic stewardship (uso appropriato): prescrivere solo quando necessario, scegliere la molecola giusta, la dose e la durata adeguata.
Uso clinico e consigli pratici
- Assumere l'antibiotico solo se prescritto da un medico e seguire il dosaggio e la durata indicati.
- Non interrompere prima del tempo la terapia (salvo diversa indicazione medica), poiché ciò può favorire la sopravvivenza di batteri parzialmente sensibili.
- Non condividere antibiotici con altre persone né utilizzare avanzi di terapie precedenti.
- Segnalare al medico eventuali allergie, gravidanza, uso di altri farmaci o insufficienza renale/epatica.
Ricerca e futuro
La ricerca continua per trovare nuovi antibiotici, alternative (come fagoterapia, anticorpi monoclonali, probiotici o sostanze che disattivano i meccanismi di resistenza) e strategie preventive (vaccinazioni, controllo delle infezioni ospedaliere). La collaborazione globale tra medici, ricercatori, industrie e istituzioni è essenziale per preservare l'efficacia degli antibiotici per le generazioni future.
In sintesi: gli antibiotici sono strumenti potenti per combattere le infezioni batteriche, ma hanno limiti importanti e richiedono un uso responsabile per evitare effetti avversi e la diffusione di resistenze.