Il lupus, o lupus eritematoso, è una malattia del sistema immunitario. È cronica, il che significa che non va via. È una malattia autoimmune, in cui il sistema immunitario della persona attacca il proprio corpo.
Il sistema immunitario è in parte costituito da globuli bianchi nel vostro corpo che combattono le malattie. Nel lupus, questi globuli bianchi pensano che le cellule sane del corpo che li circonda siano malate, quindi finiscono per attaccare parti sane del corpo. Il lupus può essere mortale. Causa gonfiore e danni ai tessuti, e può attaccare qualsiasi parte del corpo. Più comunemente colpisce il cuore, le articolazioni, la pelle, i polmoni, i vasi sanguigni, i reni e il sistema cerebrale e nervoso. Alcuni sintomi includono: stanchezza, febbre senza causa, perdita di capelli, piaghe in bocca, sensibilità alla luce del sole, una malattia della pelle, e la sindrome di Raynaud. Esiste un trattamento per il lupus, chiamato immunosoppressione, che è una medicina che impedisce ai globuli bianchi di danneggiare le cellule sane per un po' di tempo. Dopo un po' di tempo, questa medicina svanisce, e poi i globuli bianchi tornano a danneggiare di nuovo le parti sane del corpo. Per la malattia del lupus, non esiste una cura che impedisca ai globuli bianchi di attaccare per sempre le parti sane del corpo, ma i medici non rinunciano a trovare una cura.
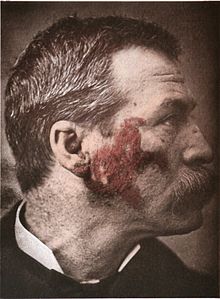
Lupus prende il nome dalla parola latina "lupus", che significa lupo. Questo perché un'eruzione cutanea causata dal lupus sul viso di una persona fa sì che il suo volto assomigli a quello di un lupo. Solo negli Stati Uniti, ci possono essere da 270.000 a 1,5 milioni (1.500.000) di persone con il lupus. In tutto il mondo, si stima (non si sa con certezza, ma è una buona ipotesi) che oltre 5 milioni (5.000.000) di persone che vivono con il lupus. La malattia colpisce soprattutto le giovani donne, ma anche gli uomini possono esserne colpiti.
Tipi di lupus
Esistono forme diverse di lupus, con caratteristiche e decorso diversi:
- Lupus eritematoso sistemico (LES): è la forma più comune e può interessare più organi (rene, polmoni, cuore, sistema nervoso).
- Lupus cutaneo (es. lupus discoide): interessa prevalentemente la pelle e può causare lesioni persistenti o cicatrici.
- Lupus indotto da farmaci: causato da alcuni medicinali; di solito migliora dopo la sospensione del farmaco responsabile.
- Lupus neonatale: raro, può verificarsi nei neonati di madri con autoanticorpi specifici; spesso è transitorio ma richiede monitoraggio.
Sintomi comuni
I sintomi possono variare molto tra le persone e nel tempo: il quadro tipico è caratterizzato da fasi di attività della malattia (flare) alternate a periodi di remissione. I sintomi più frequenti includono:
- Affaticamento marcato
- Dolori e rigidità articolare
- Febbricola inexplicata
- Eruzioni cutanee fotosensibili (peggiorano con l'esposizione al sole)
- Piaghe nella bocca o nel naso
- Perdita di capelli
- Sintomi polmonari (es. pleurite, difficoltà respiratorie)
- Sintomi renali (tumefazione, urine scure o con sangue) indicativi di nefropatia lupica
- Manifestazioni neurologiche (mal di testa, convulsioni, disturbi cognitivi)
- Fenomeni vasospastici come la sindrome di Raynaud
Cause e fattori di rischio
La causa esatta del lupus non è completamente nota, ma è considerata multifattoriale. I fattori implicati comprendono:
- Fattori genetici: alcune varianti genetiche aumentano la predisposizione.
- Ormoni: l'alto numero di casi tra donne in età fertile suggerisce un ruolo degli ormoni come gli estrogeni.
- Fattori ambientali: esposizione al sole (radiazione UV), infezioni virali, fumo e alcuni farmaci possono scatenare o peggiorare la malattia.
- Disregolazione immunitaria: produzione di autoanticorpi che attaccano componenti del proprio organismo.
Diagnosi
La diagnosi si basa su una combinazione di storia clinica, esame obiettivo e esami di laboratorio. Tra i test più usati:
- Ricerca di autoanticorpi: anti-nucleo (ANA), anti-dsDNA, anti-Smith e altri
- Esami di routine: emocromo, funzionalità renale ed epatica, esame delle urine
- Dosaggio del complemento (C3, C4) che può essere basso durante i flare
- Esami strumentali: ecocardiogramma, radiografia o TC polmonare, biopsia renale in caso di sospetta nefropatia
La valutazione è spesso multidisciplinare (reumatologo, nefrologo, dermatologo, pneumologo, neurologo) secondo gli organi coinvolti.
Trattamento
L'obiettivo del trattamento è ridurre l'infiammazione, prevenire danni d'organo e controllare i sintomi, mantenendo il più possibile la qualità di vita. Le opzioni includono:
- Misure generali: protezione solare, controllo del peso, smettere di fumare, esercizio moderato e gestione dello stress.
- Farmaci di base: antimalarici come l'idrossiclorochina (utili anche per la pelle e le articolazioni e associati a migliore prognosi).
- Antinfiammatori: FANS per dolori e febbre.
- Corticosteroidi: efficaci per controllare le infiammazioni acute, ma da usare alla dose minima efficace per limitare effetti collaterali.
- Immunosoppressori: azatioprina, metotrexato, micofenolato mofetile, ciclofosfamide in casi più gravi o con interessamento d'organo.
- Biologici: farmaci più recenti come belimumab o, in casi selezionati, rituximab, che agiscono su componenti specifiche del sistema immunitario.
- Trattamenti specifici per organo: es. terapia intensiva per la nefropatia lupica o anticoagulanti se presenti trombosi legate a sindrome da anticorpi antifosfolipidi.
Gestione quotidiana e prevenzione delle ricadute
- Proteggersi dal sole con indumenti, creme fotoprotettive e limitando l’esposizione nelle ore centrali.
- Mantenere controlli regolari con il medico e fare gli esami di laboratorio suggeriti per monitorare l'attività della malattia.
- Vaccinazioni aggiornate (consultare il medico per i vaccini vivi e la situazione immunosoppressiva).
- Pianificare gravidanze con il team medico: il lupus e i farmaci usati possono influenzare la fertilità e la gravidanza, ma molte donne con lupus hanno gravidanze sicure con adeguato controllo.
Complicanze
Tra le possibili complicanze ci sono la nefropatia lupica (può portare a insufficienza renale), complicanze cardiovascolari (aumentato rischio di infarto e ictus), infezioni legate all'immunosoppressione, problemi neurologici e danni cutanei permanenti. Una diagnosi precoce e un trattamento adeguato riducono il rischio di danno d'organo.
Quando consultare un medico
Occorre rivolgersi al medico se si presentano sintomi nuovi o in peggioramento come febbre persistente, dolore o gonfiore articolare marcato, difficoltà respiratorie, urine scure o ridotta produzione di urina, comparsa di eruzioni cutanee estese o sintomi neurologici. Un follow-up regolare è fondamentale per adattare la terapia e prevenire le complicanze.
Ricerca e prospettive
La ricerca sul lupus è in corso: nuovi farmaci biologici e approcci terapeutici mirati mirano a modulare il sistema immunitario con meno effetti collaterali. L’obiettivo a lungo termine è trovare terapie che inducano remissioni prolungate e, idealmente, la guarigione.
Se hai sospetti di lupus o sei già in cura, parlane con il tuo medico curante o con un reumatologo per un percorso diagnostico e terapeutico personalizzato.