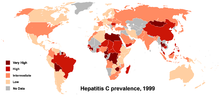
L'epatite C è causata dal virus dell'epatite C (HCV). Nel sistema scientifico che nomina e organizza i virus, il virus dell'epatite C fa parte del genere hepacivirus della famiglia Flaviviridae. Esistono sette tipi principali di HCV, chiamati "genotipi". Negli Stati Uniti, il primo genotipo dell'HCV causa il 70% di tutti i casi di epatite C (o 7 su 10); il secondo genotipo causa il 20% (o 2 su 10); e ciascuno degli altri genotipi causa l'1% (o 1 su 100). Il primo genotipo Thr è anche il più comune in Sud America e in Europa.
Trasmissione
Nel mondo sviluppato, il modo più comune in cui le persone si ammalano di epatite C è attraverso l'uso di droghe per via endovenosa (sparando droga in una vena, usando un ago già usato da una persona che ha l'epatite C). Nei paesi in via di sviluppo, la maggior parte delle persone contrae l'epatite C attraverso trasfusioni di sangue (ricevendo sangue prelevato da una persona affetta da epatite C) o ricevendo cure mediche con strumenti non sufficientemente puliti dopo essere stati usati su una persona affetta da epatite C. Nel 20% di tutti i casi di epatite C (o 1 caso su 5), non si sa cosa abbia causato l'infezione, ma si pensa che molti di questi casi siano stati causati dall'uso di droghe per via endovenosa.
Uso di droghe per via endovenosa
In molte parti del mondo, l'uso di droghe per via endovenosa (per via endovenosa) (sparare droghe in vena con un ago) è un importante fattore di rischio per l'epatite C (il che significa che rende le persone più propense a contrarre la malattia). Uno studio che ha esaminato 77 paesi ha mostrato che in 25 di questi paesi (compresi gli Stati Uniti), tra il 60% e l'80% (o da 6 a 8 su 10) di tutti i consumatori di droghe per via endovenosa aveva l'epatite C. e la Cina. In dodici dei paesi dello studio, più dell'80% di tutti i consumatori di droghe per via endovenosa aveva l'epatite C. In tutto il mondo, si pensa che ben dieci milioni di consumatori di droghe per via endovenosa abbiano l'epatite C; i totali più alti sono in Cina (1,6 milioni), negli Stati Uniti (1,5 milioni) e in Russia (1,3 milioni). Gli studi hanno anche dimostrato che nei luoghi dove c'è un alto numero di consumatori di droghe per via endovenosa, le persone hanno più probabilità di avere l'epatite C. Per esempio, i prigionieri negli Stati Uniti hanno da dieci a venti volte più probabilità di avere l'epatite C rispetto alla popolazione generale (persone in generale).
Esposizione sanitaria
Le persone sono a rischio di contrarre l'epatite C se ricevono trasfusioni di sangue (quando una persona riceve sangue da un'altra persona), prodotti sanguigni (che contengono sangue o parti di sangue), o trapianti di organi (quando una persona che ha bisogno di un nuovo organo riceve un organo da un'altra persona), se queste cose non sono state sottoposte a screening (o test) per il virus dell'epatite C. Negli Stati Uniti, dal 1992 esiste uno screening universale - il che significa che tutto il sangue e gli organi vengono analizzati prima di essere somministrati a un'altra persona -. Prima di allora, circa una persona su 200 unità di sangue era portatrice del virus dell'epatite C; dal 1992, solo una su 10.000 a 10.000.000.000 di unità di sangue è portatrice del virus. Il motivo per cui il rischio è ancora basso, anziché nullo, è che il sangue di una persona non risulta positivo al virus dell'epatite C fino a circa 11-70 giorni dopo aver contratto la malattia. Quindi, di tanto in tanto, i test di screening potrebbero non rilevare l'infezione di una persona se questa ha contratto l'epatite C meno di 11-70 giorni prima di donare il sangue. Anche se lo screening dell'epatite C funziona molto bene, alcuni paesi non effettuano ancora lo screening delle donazioni di sangue e di organi per la malattia a causa del costo.
A volte, un operatore sanitario si blocca accidentalmente con un ago usato su una persona affetta da epatite C. Se ciò accade, l'operatore sanitario ha una piccola possibilità - circa l'1,8% - di contrarre l'infezione. È anche possibile che il virus dell'epatite C si diffonda se il muco di una persona infetta tocca il sangue di un'altra persona; tuttavia, il rischio che ciò accada è basso. Il virus non può diffondersi se il muco di una persona infetta tocca la pelle intatta di un'altra persona (pelle intera e non danneggiata, senza ferite).
L'epatite C può anche essere trasmessa (o diffusa) attraverso apparecchiature ospedaliere che non sono state pulite a sufficienza dopo essere state usate su una persona infetta. L'epatite C può essere trasmessa (o diffusa) attraverso aghi, siringhe e fiale di farmaci (o contenitori) che vengono riutilizzati; attraverso sacche per infusione (che vengono utilizzate per pompare i farmaci nel corpo di una persona; e attraverso attrezzature chirurgiche non sterili (o pulite e prive di germi). In Egitto, che ha il più alto tasso di infezione al mondo, le strutture mediche e dentistiche con scarsi standard di cura e pulizia sono la ragione più comune per cui l'epatite C si diffonde.
Rapporti sessuali
Gli scienziati non sanno se l'epatite C può essere trasmessa (o diffusa) attraverso il sesso. L'epatite C è più probabile nelle persone che hanno un'attività sessuale ad alto rischio (azioni sessuali che li rendono molto più propensi a contrarre l'epatite C). Tuttavia, non si sa se ciò sia dovuto al comportamento sessuale di queste persone o perché queste persone fanno uso di droghe per via endovenosa. Non sembra esserci alcun rischio che l'epatite C possa essere diffusa attraverso il contatto sessuale tra una coppia eterosessuale (un uomo e una donna; comunemente chiamata "coppia eterosessuale") se nessuna delle due persone fa sesso con qualcun altro. Sembra esserci un rischio di diffusione dell'epatite C se una persona ha già un'infezionesessualmente trasmissibile, come l'HIV o l'ulcerazione dei genitali; o se due persone fanno sesso in un modo che provoca ferite al rivestimento del canale anale (come la penetrazione anale - una persona che infila il pene nell'ano di un'altra persona). Il governo degli Stati Uniti dice che la maggior parte delle persone hanno bisogno di usare il preservativo per proteggersi dall'epatite C solo se hanno più di un partner sessuale.
Piercing per il corpo
Le persone che si fanno tatuare hanno circa due o tre volte più probabilità di contrarre l'epatite C. Questo può essere dovuto a strumenti che non sono sterili (non puliti o privi di germi), o perché i coloranti usati per tatuarsi sono contaminati (il virus dell'epatite C è entrato dentro di loro).
I tatuaggi o i piercing che sono stati fatti prima della metà degli anni '80 o da persone che non sono professionisti (non esperti) sono particolarmente propensi a diffondere l'epatite C, poiché è più probabile che abbiano usato strumenti non sterili. Tatuaggi più grandi sembrano anche mettere una persona più a rischio di ottenere l'epatite C. Il rischio di ottenere l'epatite C è molto alto nelle prigioni; negli Stati Uniti, quasi la metà di tutti i detenuti condividono strumenti di tatuaggio che non sono sterili. Tuttavia, se un tatuaggio viene fatto in un luogo di lavoro autorizzato (che deve seguire le regole sulla pulizia degli strumenti e sulla prevenzione della diffusione delle malattie), non c'è quasi nessun rischio di contrarre l'epatite C dal tatuaggio.
Contatto con il sangue
Poiché l'epatite C si diffonde attraverso il contatto tra sangue e sangue, gli strumenti di cura personale che entrano in contatto con il sangue - come rasoi, spazzolini da denti e attrezzature per manicure o pedicure o qualsiasi altro tipo di contatto tra sangue e sangue - possono diffondere la malattia se vengono condivisi. Per prevenire la diffusione dell'epatite C, le persone dovrebbero fare attenzione a tagli, piaghe o qualsiasi altra cosa che provochi emorragie. L'epatite C non si diffonde attraverso il contatto casuale, come abbracci, baci, o la condivisione di utensili per mangiare o cucinare.
Trasmissione da madre a figlio
Anche se questo non accade molto spesso, una donna incinta che ha l'epatite C può dare la malattia al suo bambino quando nasce, o al feto mentre è incinta. Questo accade in meno del 10% di tutte le gravidanze (meno di 1 gravidanza su 10). Se una donna incinta è affetta da epatite C, non si può fare nulla per ridurre le probabilità che il bambino sia colpito da questa malattia. Se la donna è in travaglio (il processo di parto) per un lungo periodo di tempo, c'è più probabilità che il bambino si infetti durante il parto. L'allattamento al seno non sembra diffondere la malattia. Tuttavia, i medici dicono che una madre infetta non dovrebbe allattare al seno se i suoi capezzoli sono fessurati e sanguinano, o se le sue cariche virali (la quantità di virus dell'epatite C nel sangue) sono elevate.
_-_en.svg.png)